Une maladie qui se terre dans les replis du corps, silencieuse ou bruyante selon les jours, peut bouleverser un quotidien sans prévenir. La proctite chronique ne fait pas exception. Cette affection, longtemps perçue comme isolée et mystérieuse, concentre l’inflammation dans la dernière portion de l’intestin : le rectum.
Qu’est-ce qu’une proctite chronique ?
La proctite chronique se manifeste par une inflammation durable de la muqueuse du rectum, qu’on appelle aussi rectite. Les deux termes désignent une atteinte inflammatoire bien localisée. Pendant longtemps, la rectite idiopathique était vue comme une maladie à part, sans origine décelée. Ce que la médecine a clarifié : il s’agit en réalité d’une colite ulcéreuse, cantonnée au rectum.
Ce tableau particulier se distingue nettement des colites ulcéreuses plus larges, car il soulève ses propres défis et affiche une évolution différente.
Comment se manifeste-t-elle ?
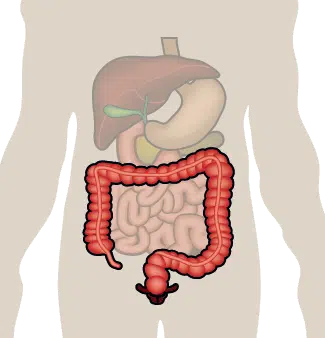
Lorsque le rectum s’enflamme, la situation reste strictement limitée à ce segment terminal de l’intestin, pas plus de quinze centimètres sur les cent cinquante du côlon. Les atteintes sévères sont rares. Dans la vie courante, cela se traduit par des envies d’aller à la selle plus pressantes et fréquentes, parfois sans véritable résultat, du mucus ou du sang dans les selles. La douleur n’est que rarement présente. Contrairement à d’autres maladies du côlon, la texture des selles demeure normale, pas de véritable diarrhée donc. Cette similitude avec les symptômes d’hémorroïdes rend parfois le diagnostic difficile.
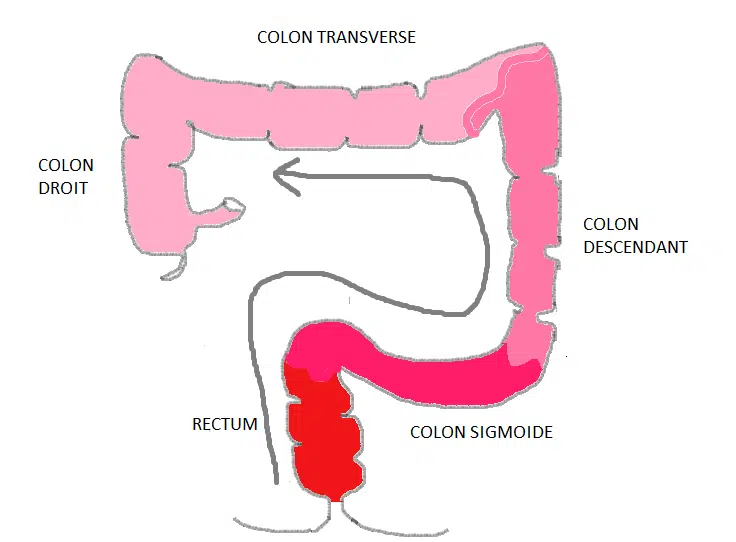
Figure 2 : La maladie reste limitée au rectum. Comment pose-t-on le diagnostic ?
On identifie la proctite chronique à l’aide d’un examen médical simple : ni anesthésie, ni préparation. Le médecin explore le rectum avec un rectoscope rigide ou, parfois, un coloscope souple.
Au cours de cet examen, la muqueuse rectale apparaît rouge, tapissée de mucus et saigne aisément ; l’ulcération reste exceptionnelle. Le plus frappant : l’inflammation s’arrête avec précision à la limite du rectum, ce qui permet de situer sans ambiguïté la maladie.
Ce constat permet de mettre rapidement de côté la cause hémorroïdaire.
Pour établir un diagnostic complet, plusieurs points sont systématiquement analysés :
- Identifier d’autres causes possibles de proctite, notamment des infections sexuellement transmissibles (gonocoque, chlamydia, herpès) ou plus rarement certaines parasitoses comme l’amibiase ou la bilharziose. Cela implique de réaliser des prélèvements et biopsies au cours de la rectoscopie.
- Éliminer une maladie de Crohn, en recherchant d’autres lésions dans le reste du tube digestif à travers coloscopie, endoscopie haute ou EnterMRI.
- Déterminer précisément si l’inflammation grimpe plus haut dans le rectum, une question à laquelle seule une coloscopie peut répondre dans certains cas.
Est-ce une maladie grave ?
La proctite chronique ne met pas la vie en péril. Elle apparaît par poussées, qui surviennent parfois de façon rapprochée ou sont difficiles à calmer. C’est cette fréquence des rechutes et leur impact sur la vie quotidienne qui inquiètent davantage que la notion de gravité.
Existe-t-il un risque de cancer ?
Contrairement à certaines formes de colite ulcéreuse plus étendues, cette maladie ne s’accompagne pas d’un risque de cancer du côlon supérieur à celui du reste de la population.
La proctite chronique est-elle fréquente ?
Les formes idiopathiques touchent environ une personne sur 100 000 dans l’Hexagone. L’âge moyen d’apparition se situe autour de 34 ans, à l’image de la colite ulcéreuse classique.
D’où vient-elle ?
Ce qui déclenche la recto-colite ulcéreuse hémorragique, dans ses formes limitées au rectum également, échappe toujours à la science. Facteurs génétiques, perturbations immunitaires et spécificités de l’environnement sont envisagés, sans certitude.
Comment évolue la maladie ?
Le principal risque de la proctite chronique est son extension à l’ensemble du côlon, ce qui la fait basculer dans la catégorie des colites ulcéreuses étendues. Ce phénomène est plus fréquent lorsque la maladie débute avant 20 ans. Si, durant les deux premières années, l’inflammation reste confinée au rectum, l’évolution reste généralement limitée. Pourtant, sur une période de 10 à 15 ans, 40 à 50% des personnes concernées verront la maladie franchir la frontière rectale.
La maladie s’installe sous la forme de poussées successives, il est très rare de n’en traverser qu’une seule. Avec les années, ces épisodes tendent à s’espacer, et une disparition complète des symptômes est tout à fait possible après une décennie. Pourtant, un peu plus d’un patient sur dix fait l’expérience d’une forme persistante qui ne connaît pas de véritable accalmie clinique.
Comment traite-t-on la proctite chronique ?
Le traitement fait la différence entre la prise en charge d’une poussée et la gestion récurrente des rechutes fréquentes.
En première intention, le recours se fait à un traitement local sous forme de suppositoires à base de dérivés salicylés. Si l’atteinte est plus haute, les lavements rectaux (dérivés salicylés ou corticoïdes) prennent le relais, avec la possibilité d’associer un traitement par voie orale en cas de symptômes sévères ou insuffisamment contrôlés. Ces traitements occasionnent généralement peu d’effets gênants et peuvent être poursuivis sur plusieurs semaines ou mois, si la rémission tarde ou en cas de rechutes rapprochées.
Si la maladie persiste malgré ces options, il peut s’avérer nécessaire d’introduire un traitement par corticostéroïdes oraux, immunosuppresseurs ou immunomodulateurs.
Dans de très rares cas, une intervention chirurgicale visant à retirer le côlon se révèle incontournable pour stopper le processus.
Il ne faut jamais stopper le traitement d’une poussée sans avoir vérifié, lors d’une exploration médicale, que la muqueuse a entièrement guéri. Interrompre trop tôt expose à réactiver la maladie rapidement.
Un régime alimentaire est-il nécessaire ?
À ce jour, aucune donnée solide ne prouve l’utilité d’un régime alimentaire spécifique pour éviter les rechutes de proctite chronique.
L’activité physique est-elle compatible ?
Aucune activité sportive n’est contre-indiquée pour les personnes atteintes de proctite. Une vie dynamique reste non seulement possible, mais parfois salutaire pour l’équilibre psychologique.
En savoir plus
Pour celles et ceux qui souhaitent aller plus loin ou bénéficier d’un accompagnement, il existe des associations de patients et des ressources adaptées à chaque parcours.
Dr François Pigot (Talence), juin 2013.
Mise à jour janvier 2019, portail Dr Alix (Paris)